SBH Comenta
A multicenter evaluation of adherence to 4 major elements of the Baveno guidelines and outcomes for patients with acute variceal hemorrhage

Artigo Comentado: A multicenter evaluation of adherence to 4 major elements of the Baveno guidelines and outcomes for patients with acute variceal hemorrhage. (J Clin Gastroenterol 2018;52:172–177)
Edna Strauss
Professora de pós-graduação da FMUSP, Médica Hepatologista e ex-presidente da SBH.
Para ver o artigo original, clique aqui.
Introdução
As boas práticas médicas visam à obtenção dos melhores desfechos, sendo que o desfecho mais procurado é o aumento de sobrevida. Assim, menores índices de letalidade e também ausência de morbidades são os desfechos esperados ao adotarmos "as boas práticas médicas" contidas em Recomendações de prestígio internacional.
As recomendações do Consenso de Baveno, que tiveram início em 1990 e são atualizadas a cada 5 anos estão na sua sexta edição (2015) (ref 1) Constituem o que há de melhor como "Boas práticas médicas" em relação aos cuidados dos pacientes com Hipertensão Portal, tendo seguramente contribuído para a notável queda da mortalidade hospitalar de 42,6% para 14,5% em 2000 (ref2)
No último documento do Consenso de Baveno, de número 6 (ref 1) foram confirmadas atitudes consideradas fundamentais a serem observadas no tratamento emergencial da Hemorragia Aguda por Varizes (HAV), quais sejam: a) Endoscopia Digestiva Alta (EDA)nas primeiras 12 horas do episódio hemorrágico; b) início da antibiótico-profilaxia antes da EDA; c) administração precoce de análogos da somastatina para prevenir re-sangramento e d) uso da Ligadura Elástica das Varizes Esofágicas (LEVE) como tratamento endoscópico primário. Além dessas, novas diretivas foram estabelecidas, entre elas o uso da mortalidade até 6 semanas após o sangramento como o desfecho primário para avaliação da eficácia do tratamento, particularmente em ensaios randomizados. Cada uma dessas diretrizes foi amplamente testada e comprovada sua eficácia. Mas o conjunto delas, na prática clínica, foi pouco estudado.
Metodologia:
A pergunta feita pelos autores do artigo acima mencionado e recém publicado no J. Clin. Gastroenterology. (Ref 3) foi: Qual é a aderência a essas recomendações na vida real e como isto impacta o desfecho dos casos clínicos?
No estudo foi avaliada uma coorte retrospectiva de 239 admissões consecutivas em 211 pacientes com HAV procedentes de dois centros nos Estados Unidos no período de 2010 a 2015. Esses casos foram seguidos durante 6 semanas após a alta. Assim, o desfecho primário foi mortalidade até essa época e os secundários os quatro elementos de alto padrão de atendimento já mencionados. A comparação se deu entre os casos com aderência total versus aqueles com aderência incompleta às recomendações do Baveno.
A idade media dos pacientes foi de 57,5 +/- 11,2 anos e dois terços eram homens brancos. O MELD dos pacientes variou de 11,4 a 21, com media de 14. Noventa e dois e quatro porcento tiveram hemorragia por varizes esofágicas e 5,9% por varizes gástricas. Embora o paciente fosse admitido com HAV, o sangramento ativo durante exame endoscópico foi encontrado em apenas 24%.
Resultados:
Considerando os 4 parâmetros de qualidade escolhidos nesse estudo a aderência foi alta - entre 78% e 90,8%, porém em 37,2% dos casos faltou pelos menos um dos parâmetros recomendados pelo Baveno. Na tabela 1 mostramos os resultados em termos de porcentagem de aderência aos 4 parâmetros no tratamento da HAV.
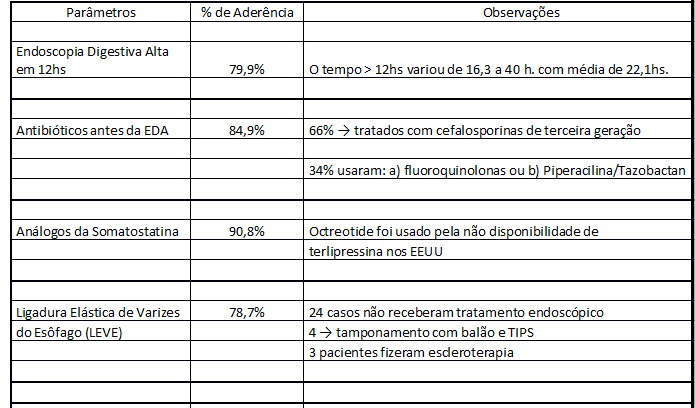
Os desfechos encontrados nesse estudo foram considerados "ruins" pelos autores, devido mortalidade de 22,6% nas 6 semanas de seguimento. Além disso, 17,2% foi a taxa de óbito durante a hospitalização. A readmissão nos primeiros 30 dias após a alta foi de 20,7% e a falha terapêutica, usados os novos critérios do Baveno VI, foi de 21%. Os autores aventam como hipótese para explicar esses achados o tipo de população incluída no estudo, a grande maioria com hepatopatia extremamente grave.
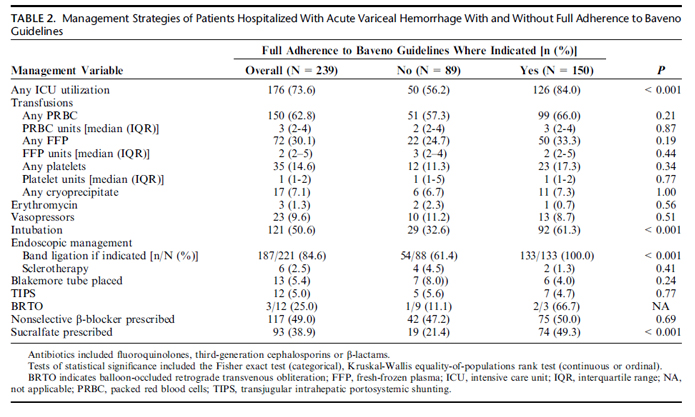
Conforme demonstrado na tabela 2 a comparação dos desfechos entre os totalmente aderentes e os parcialmente aderentes não foi significativa para o desfecho principal, qual seja a sobrevida após 6 semanas. Dentre os quatro parâmetros analisados, o Octreotide pré-EDA preveniu sangramento e readmissão após 30 dias e a realização de LEVE também foi protetora em termos de menores taxas de falha terapêutica.
Comentários
A principal mensagem deste artigo é a constatação que, embora existam recomendações validas que melhoram significativamente os desfechos, elas frequentemente não são usadas na vida real. Sua originalidade foi fazer uma avalição do conjunto dessas medidas, enquanto trabalhos prévios analisaram separadamente e validaram as diferentes atitudes. Foi reforçada a importância dos vasoconstritores (octreotide) para evitar sangramento e readmissões precoces e o papel preponderante da LEVE para evitar falha terapêutica, validando a conduta de associação desses dois métodos terapêuticos.
Uma analise critica à metodologia do artigo é que o "ótimo" foi comparado com o "bom/regular", ou seja adesões plenas versus aderência incompleta. Nesse tipo de análise o erro estatístico beta, ou seja casuística insuficiente para demonstrar diferenças é muito comum (ref. 4)
Entre as citações dos autores chama atenção uma análise semelhante feita no Canada (ref 5) onde a antibiótico-profilaxia foi usada em apenas 35% dos casos em contraste com níveis de aderência > 75% aos outros 3 parâmetros do Baveno. No geral, a hipótese aventada para esta falta de aderência pode estar ligada a falhas técnicas, como a falta de endoscópios e ainda humanas, como a não disponibilidade de endoscopias na urgência. Por outro lado, ocupam papel importante as "falhas de conhecimento" dos clínicos ou mesmo gastroenterologistas e socorristas que fazem os primeiros atendimentos. Dai a necessidade de desenvolvermos programas de alerta sobre a importância dessas medidas plenamente validadas.
A advertência aos médicos e cuidadores de primeira linha no atendimento da HAV é que não basta tomar uma ou duas das atitudes corretas, sendo necessário fazer o procedimento completo, com rápido suporte endoscópico, associação precoce de vasoconstritores (octreotide ou terlipressina) e terapia endoscópica, preferencialmente com LEVE, além da antibiotico-profilaxia para evitar infecções e suas altas taxas de mortalidade (ref 6). Até o momento, o conjunto dessas medidas constituem as "Boas práticas médicas" que devem necessariamente ser seguidas por todos! A Sociedade Brasileira de Hepatologia, cumprindo seu papel de agregar os especialistas e difundir os conhecimentos elaborou Consenso sobre o tema em 2010 (ref. 7) que foi atualizado recentemente, após o Baveno VI e divulgado no país (ref 8). Outras atividades para divulgar conhecimentos e melhorar condições de atendimento são particularmente necessárias em nosso país.
1. De Francis R, FAculty BV Expanding consensus in portal hypertension: reporto f the Baveno VI Consensus Workshop: stratifying risk and individualizing care for portal hypertension J Hepatol 2015; 63:743-752
Referências:
2. Carbonell N, Pauwells A, Serfaty L et al. Improved survival after variceal bleeding in patients with cirrhosis over the past two decades. Hepatology 2004; 40:652-659
3. Tapper EB, Friderici J, Borman ZA et al. A multicenter evaluation of adherence to 4 major elements of the Baveno guidelines and outcomes for patients with acute variceal hemorrhage. J Clin Gastroenterol 2018; 52:172-177..
4. Brown CG, Kelen GD, Ashton JJ, Werman HA - The beta error and sample size determination in clinical trials in emergency medicine. Ann Emerg Med. 1987; 16:183-187
5. Tapper EB – Building effective quality improvement programs in liver disease: a systematic review of quality improvement initiatives. Clin Gatroenterol Hepatol 2016; 14:1256-1265.
6. Strauss E – The impact of bacterial infections on survival of patients with decompensated cirrhosis. Ann Hepatol 2014; 13:7-19.
7. Bittencourt PL, Farias AQ, Strauss E & Mattos AA – Variceal Bleeding: consensus meeting report from the Brazilian Society of Hepatology. Arq Gastroenterol 2010; 47:202-216.
8. Bittencourt PL, Strauss E. Farias AQ et al – Sangramento varicoso: atualização das recomendações da SBH. Arq Gastroenterol 2017; 54:349-355
